Hva er iskemi og hvordan påvirker det myokard
Iskemi er en reduksjon i blodtilførselen til et organ eller vev på grunn av utilstrekkelig arteriell blodstrøm. Kortsiktig strømbegrensning fører ikke til irreversibel skade, langsiktig - gir konsekvenser i form av vevsdød (nekrose) av området som forsyner det syke karet.
Organer med høyt oksygenforbruk (hjerte og hjerne) er mest følsomme for utilstrekkelig blodstrøm.
IHD er en akutt eller vedvarende mangel på oksygenbehovet til kardiomyocytter og sirkulasjonssystemets evne til å levere oksygen på grunn av koronararteriesykdom. Ved iskemi oppstår en reduksjon i blodstrømmen på grunn av en kombinasjon av vaskulær stenose og unormale veggtoner forårsaket av endotelial dysfunksjon (indre slimhinne i arterioler).
Hos de fleste pasienter med koronarsykdom er den viktigste patologiske prosessen i koronarkarene aterosklerose. Et spesifikt symptom på sykdommen er smerter i brystet under fysisk og følelsesmessig stress, som går over i hvile eller etter "Nitroglycerin" tabletten.
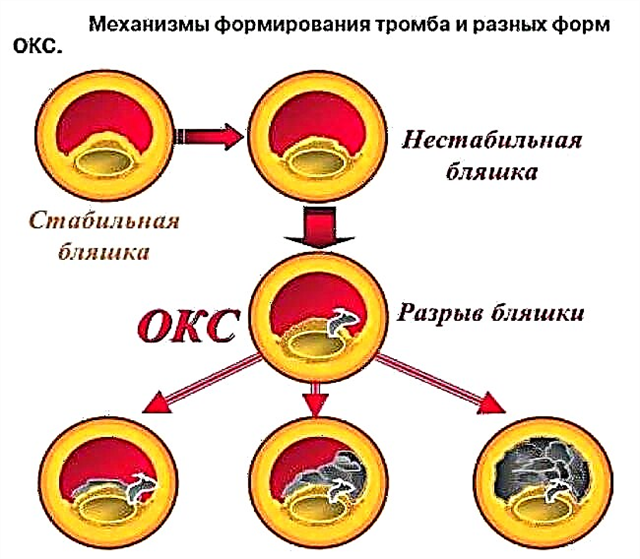
Myokardiskemi utvikler seg når lumen i kranspulsåren blokkeres av en kolesterolplakk med 70 % eller mer. I slike tilfeller gir selv den maksimale utvidelsen av små kar ikke kardiomyocytter med tilstrekkelig blod, og tegn på oksygen sult utvikles under fysisk eller følelsesmessig stress. Arterier som er innsnevret med 90 % forsyner ikke hjertet med oksygen selv i hvile.

Tegning. Årsakene til innsnevringen av lumen i koronarkarene.
Prosessen forverres av nedsatt mikrosirkulasjon på grunn av økt blodpropp og dannelse av små blodpropper i kranspulsårens grener.
Iskemisk skade på kardiomyocytter forårsaker:
- Forstyrrelser i energiforsyningen til kardiomyocytter.
- Endringer i egenskapene og strukturen til cellemembraner, enzymaktivitet og elektrolyttubalanse.
- Svikt i det genetiske programmet til myokardceller.
- Forstyrrelser av autonom innervering av hjerteaktivitet.
- Ombygging av myokard (forstyrret vekst av kardiomyocytter, en økning i bindevevsmassen).
Slike endringer fører til en progressiv reduksjon i myokardial kontraktilitet, begrensning av funksjonaliteten og utvikling av hjertesvikt.
Iskemi vedvarer ikke i lang tid. Enten gjenopprettes tilstrekkelig blodstrøm til organet, eller det oppstår muskelfiberskade. Det mest sårbare er det subendokardiale (indre) laget av myokardiet, som er dårlig forsynt med blod og er utsatt for trykk.
IHD-klassifisering i henhold til ICD-10:
- Angina pectoris:
- Stabil.
- Ustabil.
- Med vasospasme.
- Uspesifisert.
- Akutt hjerteinfarkt (MI):
- Transmural.
- Subendokardial.
- Gjentatt.
- Komplikasjoner av MI.
- Andre former:
- Smertefri iskemi.
- Koronar trombose.
- Akutt iskemisk hjertesykdom.
- Dresslers syndrom.
Elektrokardiografiske tegn på koronarsykdom
Endringer i EKG ved iskemisk hjertesykdom er forårsaket av oksygenmangel som oppstår fra patologien til koronarkarene og energiforstyrrelser i kardiomyocytter.
Metoder for å oppdage iskemi:
- Enkelt 12-avlednings EKG.
- Med ekstra ledninger - for diagnostisering av visse lokaliseringer av iskemi, som ikke er registrert med et konvensjonelt EKG.
- Holterovervåking (EKG-registrering i 24-48 timer).
- Arbeids-EKG (stresstest) - for å bestemme latent patologi.
- Med medisinske prøver.

Hos 50 % av pasientene med koronarsykdom i hvile er det ingen tegn til iskemi på EKG. Derfor er "gullstandarden" i poliklinisk diagnose av en slik sykdom en treningstest. Denne prosedyren løser flere problemer samtidig:
- påvisning av latent koronar insuffisiens;
- registrering av flyktige rytmeforstyrrelser;
- betegnelse på terskelen for treningstoleranse.

Foto 1. Sykkelergometri.
De mest brukte er sykkelergometri eller tredemølletest (tredemølle). Hos en person med friske kar forårsaker en slik belastning utvidelse av koronararteriene og en økning i myokardial kontraktilitet, noe som er nødvendig for å sikre tilstrekkelig blodstrøm. Ved koronarsykdom er kranspulsårene allerede i utvidet tilstand før belastning og kompenserer ikke for behovene. Som et resultat oppstår angina pectoris og iskemi registreres på EKG.
Sykkelergometri utføres på en spesiell treningssykkel. EKG-sensorer og en tonometermansjett er festet på pasienten for å overvåke hemodynamiske parametere. Prosedyren tar 15-20 minutter. I løpet av denne tiden øker belastningen gradvis fra 25 til 50 watt. Pasienter med alvorlig hjertesykdom får ta korte pauser.
Testen stoppes hvis:
- EKG-endringer i ST-segmentet;
- et angrep av brystsmerter;
- fall i blodtrykk;
- økning i blodtrykk mer enn 200 mm Hg. Kunst .;
- nå terskelpulsen for en gitt alder;
- alvorlig kortpustethet;
- alvorlige rytmeforstyrrelser;
- svimmelhet, alvorlig svakhet, kvalme;
- pasientavslag.

Foto 2. Tredemølletest.
Tredemølletesten skiller seg fra sykkelergometri kun ved at pasienten utfører fysisk aktivitet på en tredemølle med skiftende helningsvinkel.
Treningstester er kontraindisert for:
- akutt koronarsyndrom;
- ustabilt forløp av angina pectoris;
- alvorlig sirkulasjonssvikt;
- slag;
- tromboflebitt;
- hypertensiv krise;
- alvorlige arytmier;
- dekompenserte hjertefeil;
- sterke smerter ved sykdommer i muskel- og skjelettsystemet.
Iskemi bremser repolariseringsprosessene i kardiomyocytten eller endrer retningen på den elektriske bølgen. På EKG i IHD tilsvarer disse bruddene utvidelse, depresjon og endringer i konfigurasjonen av ST-segmentet. Ved akutt koronarsyndrom observeres de viktigste patologiske endringene i QRS-komplekset og S-T-segmentet.
Graden av endringer på EKG er direkte relatert til omfanget av prosessen og varigheten av iskemi. Med stabil angina pectoris kan det hende at tegn på koronar insuffisiens på kardiogrammet tatt i den interiktale perioden ikke bestemmes. Og i tilfelle av hjerteinfarkt registreres brudd i den akutte fasen, og etter flere år.
Et av de tidlige tegnene på insuffisiens av koronar blodstrøm er tilsynekomsten av en tydelig skarp kant av overgangen av S-T-segmentet til T-bølgen. Ytterligere vekst av aterosklerotisk plakk forverrer S-T-depresjonen under isolinen.
Typer depresjon av S-T-intervallet ved koronararteriesykdom:

| Offset type | S-T intervall | T-bølge |
|---|---|---|
| Horisontal | Parallell og under isolinen | Positiv (+), negativ (-) eller bifasisk |
| Skrått nedover | Med avstand fra ORS-komplekset øker graden av S-T-depresjon. | +/-, glattet |
| Bue, rundhet opp | Graden av forskyvning varierer gjennom, i form av en bue | Av hvilken som helst type |
| Skrått stigende | De fleste S-T-depresjoner er like bak QRS | Positiv, glattet |
| Trugformet | Bueform med konveksitet, ovenfra og ned | Noen form |
| Heving av S-T-segmentet over konturen | Avrundet, buet med spissen nedover | Positiv, glattet |
Endringer i S-T-segmentet ved koronararteriesykdom er tydeligst synlig i ledningene:
- V4-V6;
- II, III;
- aVF, I, aVL.
I motsetning til akutt koronarsyndrom ved IHD, er S-T-endringer stabile over måneder og til og med år.
S-T-segmentdepresjon er tilstede når:
- ventrikulær hypertrofi;
- myokarditt;
- perikarditt;
- Digitalis terapi;
- hypokalemi;
- myokarddystrofi;
- grenblokk, WPW-syndrom;
- akutt pankreatitt, kolecystitt, gallesteinsykdom, diafragmatisk brokk (refleksreaksjon);
- pulmonal insuffisiens;
- lungeemboli;
- forgiftning med nikotin;
- Prinzmetals angina;
- vegetativ dystoni.
Den største stabiliteten ved koronarsykdom i endringer i T-bølgen (den såkalte "koronar"). Den er negativ, symmetrisk, med en amplitude på mer enn 5 mm T, noe som signaliserer alvorlig iskemisk skade på myokardiet. En avrundet og uregelmessig formet tann indikerer mindre uttalte endringer i hjertemuskelen.
Jo lenger elektroden er installert fra stedet som blir forsynt med blod fra det skadede karet, jo mindre uttalte er tegnene på iskemi på EKG.
T-bølgeendringer registreres i:
- venstre brystledninger;
- JEG;
- aVL;
- III;
- aVF.

Men lignende endringer i T-bølgene er også observert med:
- lungeemboli;
- myxoma;
- myokarditt;
- konstriktiv perikarditt;
- ventrikulær hypertrofi;
- blokkeringer av hjerteledning;
- elektrolytt ubalanse;
- overdreven røyking;
- hypokalemi;
- dyshormonelle prosesser;
- understreke;
- tar visse medisiner.
Ved et langt forløp med iskemisk hjertesykdom på EKG manifesteres utvidelsen av P-bølgen Dette er et ugunstig prognostisk tegn på risikoen for akutt koronarsyndrom og atrieflimmer.
En nedgang i elektrisk ledning observeres også under ventrikulær systole (Q-T). Hjertet i tilstander med oksygen sult, som er forårsaket av aterosklerotisk kardiosklerose, bruker mer og mer tid på å trekke seg sammen.
På grunn av en reduksjon i koronar blodstrøm oppstår arytmier og blokkeringer:
- ekstrasystoler;
- sinustachy, bradykardi;
- atrieflutter;
- paroksysmal takykardi;
- atrioventrikulær blokkering;
- blokade av bena til bunten av His.
Den ekstreme graden av iskemi i hjertemuskelen er hjerteinfarkt. Hvis nekrose påvirker alle muskellag, er det stor sannsynlighet for fatale arytmier, hjertestans, rupturerte papillære muskler, tromboembolisme, ventrikulær aneurisme, akutt sirkulasjonssvikt og kardiogent lungeødem.
Ved hjelp av et standard EKG oppnås pålitelige data om plasseringen og området av lesjonen allerede på prehospitalstadiet.
Diagnosen bakre og basale hjerteinfarkt, når venstre ventrikkel er påvirket ved kontaktpunktet med diafragma, er svært vanskelig. I slike tilfeller kreves det ekstra ledninger V7-V9 og dorsale ledninger over himmelen.
Hvor ofte bør et kardiogram tas for en pasient med iskemisk sykdom?
Diagnosen iskemisk hjertesykdom etableres kun på grunnlag av en detaljert undersøkelse, undersøkelse, beskrivelse av et EKG i hvile og tatt under et angrep, med fysisk anstrengelse og, om nødvendig, utført ekkokardiografi og koronar angiografi.
Ofte, i de tidlige stadiene av koronarsykdom, oppdages ikke iskemiske tegn på et EKG tatt i den interiktale perioden. Patologi er funnet under funksjonell treningstesting eller Holter-overvåking. Disse metodene bidrar til å avsløre skjulte skadeområder og registrere en smertefri form for iskemi, som er av stor fare.
I henhold til reglene for klinisk undersøkelse utfører pasienter med et stabilt forløp av koronararteriesykdom et EKG årlig.
Pasienter med en nydiagnostisert diagnose, som velges for adekvat behandling, får oftere utført kardiogram.
Et uplanlagt EKG er indisert for:
- smerteanfall atypiske for en bestemt pasient;
- langvarige episoder av angina pectoris;
- forekomsten av rytmeforstyrrelser.
I tillegg er et EKG for myokardiskemi indisert før utføring av veloergometri, koronar angiografi, stenting og koronar bypass grafting.
Konklusjoner
EKG er en trygg og smertefri studie som kan utføres på alle pasienter uten unntak. Elektrokardiografi krever ikke forberedelse på forhånd.
Men husk at diagnosen iskemisk hjertesykdom ved EKG er betinget pålitelig bare hvis studien ble utført på tidspunktet for et angrep av angina pectoris. Flere patologier på en gang har lignende indikatorer når de dechiffreres. Et sett med diagnostiske tiltak kan bekrefte iskemisk hjertesykdom.