Det er umulig å beskrive med ord angst og forvirring hvis du skulle møte en så formidabel diagnose som en medfødt misdannelse hos en baby. En av de vanligste hjertepatologiene i barndommen er ventrikkelseptumdefekt (VSD). La oss undersøke symptomene og tegnene som lar oss mistenke det, snakke om metodene for diagnose og behandling, og prøve å avklare om det er mulig å oppdage denne defekten hos et barn i livmoren - på graviditetsstadiet.
Hva det er
Normalt er hjerteventriklene atskilt av en muskelbarriere når babyen er født. Hun utgjør ikke bare en tredjedel av deres totale areal, men tar også aktiv del i hver sammentrekning og avslapping av hjertet. Fosterets organer mottar kun blandet blod. Begge ventriklene til den nyfødte er "opptatt med arbeid" omtrent det samme, dette forklarer fraværet av en forskjell i tykkelsen på muskelveggene deres.
Patogenese av sirkulasjonsforstyrrelser ved VSD
Den interventrikulære septum oppstår fra tre forskjellige strukturer, dens dannelse fullføres med 4-5 ukers svangerskap. Hvis fusjon ikke oppstår, forblir et hull (defekt) mellom ventriklene. Det kan være den eneste anomalien i utviklingen av hjertet (isolert defekt) eller være kombinert med andre medfødte endringer i anatomien, være en del av strukturen til den kombinerte defekten. I dag snakker vi bare om det første alternativet.
I de første timene av barnets liv, etter at babyen har pustet, endres hele blodstrømsystemet. Inkluderingen av store og små sirkler av blodsirkulasjon "tvinger" babyens hjerte til å omstrukturere arbeidet:
- Trykket i venstre ventrikkel stiger betydelig.
- Med VSD kommer en del av blodet ikke bare inn i aorta, men også i høyre ventrikkel, og skaper en ekstra belastning for sistnevnte. Eksperter kaller denne prosessen en venstre-til-høyre bloddump (fra venstre side av hjertet til høyre).
- Høyre ventrikkel "tvunges" til å fungere mer intensivt for å pumpe "overflødig" blod.
Endringer i hemodynamikk avhenger direkte av størrelsen og plasseringen av defekten. Et lite hull kan tette seg i et barn ved 4-5 års alder av seg selv (spontant). Dette skjer vanligvis i 65-75 % av tilfellene. Med omfattende defekter lider ikke bare høyre ventrikkel. Trykket i lungesirkulasjonen øker, pulmonal hypertensjon oppstår.
Babyens kropp vil prøve å kompensere for belastningen:
- Massen av ventriklene øker.
- Veggene i store og små arterier tykner.
- Takket være disse mekanismene er trykket i begge ventriklene likt. Til tross for hullet er det ingen utslipp av blod på en stund.
- Gradvis tømmes kroppens forsvar, og trykket i høyre ventrikkel blir større enn i venstre.
- Venøst blod gjennom defekten vil begynne å strømme inn i den systemiske sirkulasjonen - Eisenmengers syndrom. Defektdekompensasjon oppstår. Klinisk manifesteres denne prosessen ved at barnet begynner å "bli blått".
Heldigvis, med tidlig diagnose og rettidig kirurgisk behandling, skjer ikke dette, selv om VSD er stort. Prøv derfor å følge legens råd. Kirurger anser selvfølgelig at den beste operasjonen er den pasienten ikke trenger å gjøre. Men en defekt i interventrikulær septum hos en nyfødt krever nøye undersøkelse, spesialistrådgivning og en differensiert tilnærming til pasientbehandling.
Klassifisering av ventrikkelseptumdefekter
I henhold til International Classification of Diseases 10 revisjon (ICD-10), er enhver VSD kodet med en kode - Q 21.0. I praktisk pediatri skiller leger imidlertid fire anatomiske typer av denne anomalien, i henhold til "Kliniske retningslinjer for behandling av barn med medfødt hjertefeil" godkjent av Association of Cardiovascular Surgeons i 2013:
- Subarteriell defekt av interventrikulær septum. Ligger rett under lungeklaffen. Aortabladet kan "bøye", "kile" seg inn i den eksisterende åpningen, noe som forårsaker aorta-regurgitasjon (revers shunt).
- Perimembranøs defekt av interventrikulær septum - hullet er plassert i membrandelen ved siden av trikuspidalklaffen. Hinneskilleveggen kan vokse sammen med defekten, delvis dekke den.
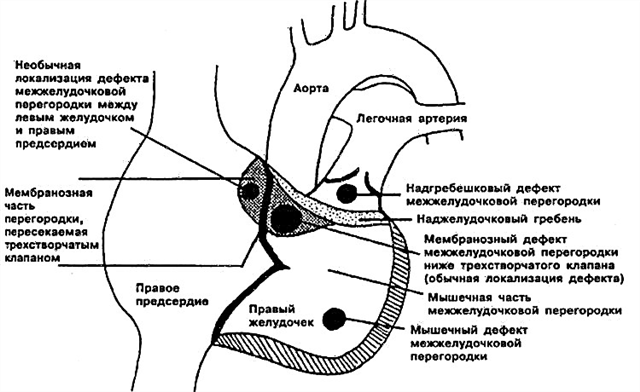
- Inflow interventricular septal defekt er lokalisert i innstrømningsdelen av høyre ventrikkel.
- Muskeldefekt av interventrikkelseptum - kan lokaliseres i midten av muskelen, i øvre del, og også på grensen mellom veggen til høyre ventrikkel og selve skilleveggen. Noen ganger bestemmes flere små hull på en gang (multiple type muskel VSD - Tolochinov-Roger sykdom).
For at du ikke skal bli skremt av medisinske termer, og det ble klart hvor nøyaktig åpningen i interventrikkelskilleveggen hos barnet ditt er, skal jeg prøve å forklare det på nytt. Anatomer deler denne strukturen i tre deler - øvre (membranøs), midtre (muskulær), nedre (trabekulær). Følgelig er den trabekulære defekten lokalisert i den nedre, muskulære - i midten, membranøs defekt av interventrikulær septum - i dens øvre del.
Årsaker til defekten
Den nøyaktige årsaken til anomalien er vanskelig å fastslå. I etiologien til medfødte hjertefeil, har arvelighet, et forurenset miljø, dårlige vaner til foreldre, å ta visse medisiner av den vordende mor og virusinfeksjoner under graviditet blitt bevist.
Legens råd
Gjentatte ganger plaget foreldre seg selv og meg, og prøvde å finne ut den nøyaktige etiologien til en medfødt misdannelse hos et barn. Når en slik diagnose blir funnet hos en innfødt baby, vil man absolutt finne den skyldige. Bestemoren på farssiden anklager noen ganger svigerdatteren for "dårlig genetikk", morens slektninger - svigersønnen for å røyke og drikke alkohol.
Jeg anbefaler deg på det sterkeste å ikke gjøre dette. Selvfølgelig er det viktig å finne ut årsaken for å kunne forutsi fødselen av friske eller syke barn fra foreldrene og barnet selv. Et barn med en DMZHP vil en dag bli far eller mor selv. Men sykdommen til en liten mann er ikke grunn til et oppgjør. Glem familiekamper. Fokuser på å ta vare på babyen.
Hvordan mistenke en defekt: symptomer og tegn hos et barn
Med en liten hullstørrelse vil ikke babyen din være annerledes enn jevnaldrende. Sannsynligvis, selv på fødeavdelingen, vil neonatologen informere deg om at babyen din har en systolisk bilyd. Foreldre spør vanligvis engstelig ved hver auskultasjon: "Er støyen redusert eller økt?" VSD-paradokset er at intensiteten på støyen er omvendt proporsjonal med størrelsen på hullet. Jo svakere støy, jo større feil.
Situasjonen er mer alvorlig hvis babyen ble født "uten støy", men:
- fra tre til fire ukers alder, sluttet plutselig å gå opp i vekt med en tilstrekkelig mengde melk fra moren;
- han har kortpustethet mens han spiser;
- luftveisinfeksjoner "hjemsøker" ham oftere enn andre barn;
- noen ganger begynner barnet å "bli blått";
- ved undersøkelse oppdager legen plutselig en utvidelse av hjertets grenser, en økning i leveren.
I fremtiden er det kliniske bildet preget av en diffus intensivert apikal impuls, utseendet av systoliske skjelvinger til venstre i tredje eller fjerde interkostalrom, utvidelse av hjertets grenser, spesielt til venstre, dannelsen av en hjertepukkel (Davis bryst).
Diagnostiske metoder
Auskultatoriske data og andre symptomer vil tillate barnelegen å mistenke en medfødt misdannelse hos barnet. Mest sannsynlig vil en pediatrisk kardiolog skrive ut en henvisning til:
- Røntgen av brystorganene - med en liten defekt vil endringer ikke bli funnet. Hvis åpningen er signifikant, kan hypertrofi av venstre atrium og ventrikkel, en økning i lungemønsteret, avsløres. Ved komplikasjoner av VSD ved pulmonal hypertensjon - hevelse i lungearterien med svekkelse av lungemønsteret og ikke-hypertrofiert venstre ventrikkel.
- Elektrokardiografi - i differensiering av hjertesykdom er ikke av spesiell betydning, men det vil avsløre avviket til den elektriske aksen, samt tegn på overbelastning av begge eller bare venstre ventrikkel.
- Ekkokardiografi - regnes som den viktigste diagnostiske teknologien for hjertefeil. Ultralydmetoden for undersøkelse lar deg avklare den nøyaktige plasseringen av hullet, dets størrelse, antall defekter, og også å vurdere endringene i hemodynamikk. Hovedoppgaven til ultralydskanningen er direkte visualisering av defekten, utelukkelse av andre hjerteanomalier. Dopplerkartlegging vil bidra til å fastslå størrelsen på shunten, tilstedeværelsen av blodoppstøt og vurdere det systoliske trykket i høyre ventrikkel.
Hvis defektene ikke er tydelig synlige på ekkokardiogrammet, eller legen mistenker en kombinert hjertefeil, kan det hende du må gjennomgå magnetisk resonansavbildning eller datatomografi.
Hjertekateterisering og angiografi
Vanligvis er disse diagnostiske teknikkene sjelden foreskrevet til barn, men hvis ikke-invasive metoder ikke gir fullstendig informasjon om tilstanden, utføres de for å vurdere hemodynamikk i lungesirkulasjonen og pulmonal hypertensjon. Denne prosedyren måler trykket i aorta, lungearterien, og bestemmer gasssammensetningen til blodet inne i hjertekamrene og store kar. Det utføres av erfarne spesialister i regionale sentre.
Behandling av en ventrikkelseptumdefekt
Tilnærmingen til håndtering av pasienter med VSD er strengt individuell, avhengig av størrelsen og plasseringen av defekten, klinikken (forekomsten av pulmonal hypertensjon, utviklingen av sirkulasjonssvikt), tilstedeværelsen av samtidig patologi.
Hvis hullet er lite, er det ingen hemodynamiske forstyrrelser, barnet trenger kun regelmessige undersøkelser av kardiolog og periodisk ekkokardiografi. Ved den minste tvil om det gunstige sykdomsforløpet er kirurgisk behandling indisert.
Det finnes følgende typer kirurgisk korreksjon av VSD:
- En operasjon under forhold med kunstig sirkulasjon, hvor hjertekirurgen suturerer åpningen eller lukker den med en ventil.
- "Auxiliær" innsnevring av lungearterien er en foreløpig kirurgisk forberedende operasjon for å forhindre dekompensasjon av defekten. Lar deg "kjøpe tid" før en radikal korreksjon.
- Minimalt invasiv endovaskulær intervensjon. Det utføres under kontroll av ultralyd og fluoroskopi. Gjennom lårbensarterien introduserer karkirurgen en spesiell enhet (spole eller okkluder), som passerer den inn i hjertehulen, lukker defekten.
- Hybrid drift. Etter å ha åpnet brystet, settes okkluderen direkte gjennom punkteringen av myokardiet. Intervensjonsprotokollen sørger ikke for hjertestans og dens tilknytning til kardiopulmonal bypass-systemet.
Spesialisten bestemmer hvilken metode som er best egnet for ditt barn. Uten skriftlig samtykke fra foreldrene for operasjon, vil ingen lege operere barnet. Det er viktig å diskutere med legen operasjonsforløpet, velge den mest optimale taktikken.

Det bør huskes at hvis du savner dyrebar tid, ikke lukk hullet før utviklingen av pulmonal hypertensjon, det er en risiko for død fra sirkulasjonssvikt. Medikamentell terapi er foreskrevet som forberedelse til kirurgisk inngrep, under rehabiliteringsperioden, samt med utvikling av defektdekompensasjon for å støtte hjertet.
Hva er prognosen og vil barnet være friskt
Prognosen for sykdommen avhenger i stor grad ikke bare av typen defekt, men også av rettidig kirurgisk inngrep. Jeg vil aldri glemme en familie. Foreldrenes tro tillot dem ikke å forhindre graviditet. En fantastisk jente ble født det åttende barnet på rad. Alle eldre barn er absolutt friske. Ingen risikofaktorer. Utmerket arv. Utmerket vekt og Apgar-ytelse. Babyen tok bryst, var aktiv og var alles favoritt.
Sak fra praksis
På fødeavdelingen mistenkte en neonatolog en medfødt hjertesykdom. Ultralydundersøkelse avdekket en muskeldefekt i interventrikkelskilleveggen hos den nyfødte. Spesialistene ved det kardiologiske senteret anbefalte å utføre kirurgisk korreksjon opp til 6 måneders alder, siden størrelsen på hullet var for stor.
Foreldrene var fast bestemt på å gjennomgå operasjon, men deres tro krevde velsignelse fra pastoren. Og han, da han så en tilsynelatende frisk jente, rådet til å utsette operasjonen litt. Som, hun er fortsatt veldig liten, skrustikken plager henne ikke, du vil alltid ha tid til å "klippe".
I den syvende måneden av livet hennes viste babyen de første tegnene på pulmonal hypertensjon, som vi uten hell forsøkte å foreskrive medisiner med. På den niende etappen - foreldrene tryglet hjertekirurgene om å redde barnet, men det var for sent å operere - utviklet hjertesviktklinikken. I en alder av ett år døde jenta.
Og i går kom en ung mann til resepsjonen. Atten år. Han var indignert over at legene i utkastet sendte ham til sykehuset for ytterligere undersøkelse. Han er engasjert i friidrett. Hun drømmer om å komme inn på en militærskole. Jeg åpner et poliklinisk kort, og der - kirurgisk behandling for VSD. På brystet er det en tynn stripe av postoperative arr, nesten usynlig. Fyren husker ikke operasjonen. Skjønner oppriktig ikke hva han er syk med. Det er bare det at foreldrene en gang ikke var redde for å "klippe" det.
Er det mulig å diagnostisere feilen før babyen er født?
Ja det kan du. For å gjøre dette er det nødvendig å gjennomgå en ultralydundersøkelse i tide under graviditeten av en erfaren spesialist som bruker moderne utstyr. Hvis den fremtidige babyen har mistanke om VSD, prøv å velge et fødesykehus nærmere kardiosenteret.
Det er ikke uvanlig å høre bebreidelser fra foreldre om at de fulgte alle anbefalingene fra leger, men en hjertefeil ble identifisert først etter fødselen av et barn. Dessverre er en ventrikkelseptumåpning på opptil 4 mm i diameter svært vanskelig å oppdage uten farge-Doppler-kartlegging. Derfor, hvis du har en belastet arv, røykte du før graviditet, hadde influensa eller ARVI da du ventet barn, sørg for å informere gynekologen om dette. Du må kanskje gjennomgå ekstra ultralyd på mer sensitivt utstyr.